Phản ứng sau tiêm vaccine COVID-19, làm sao để giảm rủi ro?
04/12/2021 | 20:21 PM
Trong những ngày qua, rất nhiều phụ huynh lo lắng về phản ứng sau tiêm vaccine COVID-19 đối với trẻ em. Cùng tìm hiểu về phản ứng sau tiêm và cách xử trí trong bài viết dưới đây.
1. Phản ứng sau tiêm vaccine là gì?
Phản ứng sau tiêm có 2 dạng:
- Một là các phản ứng tại chỗ:
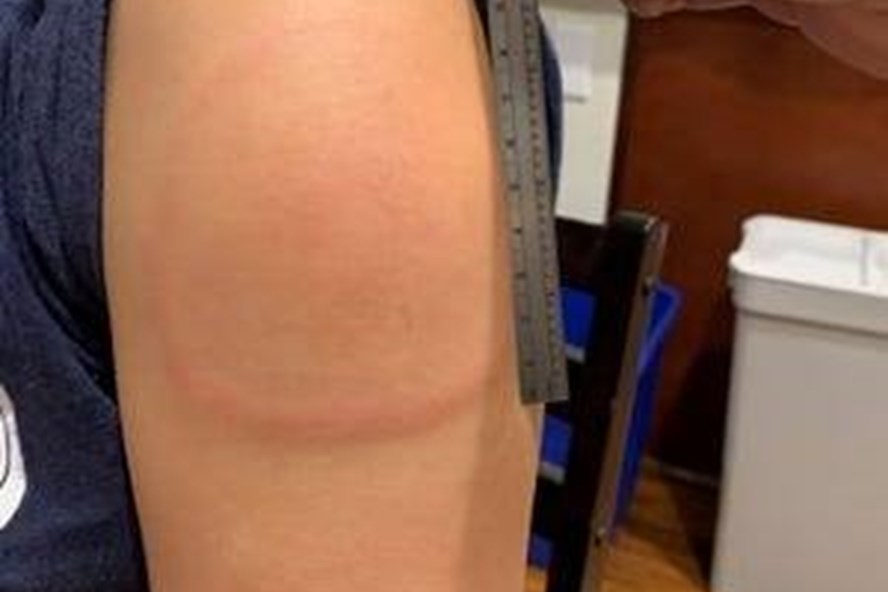
Phản ứng tại chỗ sau tiêm thường gặp, liên quan đến đáp ứng miễn dịch trong tầm kiểm soát để tạo kháng thể, như:
- Sốt
- Đau tại chỗ,
- Đau cơ
- Mệt mỏi
- Đau đầu...
Đây là các phản ứng thông thường, không nguy hiểm, thường tự hết sau vài ngày hoặc sau 1 - 2 liều thuốc giảm đau hạ sốt.
Các phản ứng này phụ thuộc vào cơ địa của từng người, vào công nghệ sản xuất, thành phần, đặc tính của vaccine...
Sưng đau tại chỗ là phản ứng sau khi tiêm vaccine.
- Hai là phản vệ:
Dạng thứ 2 này nguy hiểm và thường là nguyên nhân gây tử vong. Đây là phản ứng quá mẫn của hệ miễn dịch, hay còn gọi là phản vệ.
Phản ứng phản vệ thường xảy ra rất sớm, sau vài phút đến 1 - 2 giờ sau tiêm (hoặc tiếp xúc dị nguyên: Uống, ăn, hít ngửi, thậm chí quệt chạm phải...). Số ít trường hợp xảy ra muộn hơn, sau một vài ngày.
Chính vì vậy, nghị định 104/CP-2016 về an toàn tiêm chủng quy định:
- Hoạt động tiêm chủng phải được thực hiện tại cơ sở đủ điều kiện tiêm chủng (đủ nhân lực, trang bị, thuốc cấp cứu...). Tuyệt đối không tiêm tại nhà.
- Phải theo dõi tối thiểu 30 phút sau tiêm tại cơ sở tiêm chủng.
- Nhân viên tiêm chủng phải giải thích, hướng dẫn cho người được tiêm tiếp tục theo dõi sau khi rời cơ sở tiêm chủng tối thiểu 24 giờ…
Tất cả yêu cầu này, không gì ngoài mục đích phát hiện sớm và xử trí đúng phản ứng phản vệ.
2. Cách phát hiện phản ứng phản vệ sau tiêm vaccine
Đã có nhiều bài viết chia sẻ rất chi tiết về phản ứng phản vệ. Hầu như tất cả các trường hợp tử vong sau tiêm vaccine đều liên quan đến phản ứng phản vệ.
Quan trọng nhất trong xử trí phản vệ là phải chẩn đoán sớm và xử trí đúng. Bệnh nhân gặp phản ứng phản vệ hầu như không thể tử vong, nếu được chẩn đoán ngay từ đầu và xử trí chính xác.
Để biết thế nào là phản vệ, cần nhận biết về triệu chứng và diễn biến của tình trạng này. Phản vệ cũng chia thành 4 độ:
- Độ I: Nổi ban đỏ từng điểm, từng đám, rồi lan rộng, phù mí mắt, phù mặt...
- Độ II: Xuất hiện thêm khó thở, thở rít, hoặc đau quặn bụng, đi ngoài phân lỏng nhiều lần.
- Độ III: Tiếp tục xuất hiện tình trạng huyết áp tăng (> 140/90mmHg) hoặc tụt (<90/60 mmHg), hoặc rối loạn ý thức (lơ mơ, nói sảng, vật vã...)
- Độ IV: Mất ý thức, ngừng tim, ngừng thở.
Phản ứng phản vệ cực kỳ nguy hiểm vì:
- Xuất hiện và diễn biến rất nhanh. Nếu không phát hiện xử trí kịp thời, trong thời gian ngắn có thể chuyển từ độ I sang độ II, từ độ II sang độ III và tự độ III sang độ IV.
Khi bệnh nhân đã gặp phản vệ độ III - IV, nếu không được xử trí đúng tại bệnh viện thì tỉ lệ tử vong là rất lớn, hoặc cứu sống được vẫn có nguy cơ để lại di chứng nặng nề.
3. Phản ứng phản vệ có thường xảy ra sau khi tiêm vaccine không?
Người có cơ địa dị ứng sẽ tăng nguy cơ gặp phản ứng phản vệ, nhưng không có nghĩa là bệnh nhân có nguy cơ phản ứng với mọi loại dị nguyên. Thông thường một người có cơ địa dị ứng chỉ phản ứng với một số loại dị nguyên nhất định.
Sai tiêm cần ở lại cơ sở tiêm chủng theo dõi ít nhất 30 phút và thường xuyên có người thân bên cạnh trong suốt 72 giờ.
Các báo cáo phân loại trên thế giới, người ta chia ra khoảng 10 nhóm dị nguyên hay gây phản ứng quá mẫn. Trong đó hay gặp nhất là các thuốc kháng sinh, thuốc giảm đau, thực phẩm, nọc các loại côn trùng, kháng thể đơn dòng, các loại protein lạ...
Vaccine không nằm trong nhóm các chất hay gây phản ứng quá mẫn này.
Trên thực tế các loại vaccine đều được sản xuất để phục vụ cho nhu cầu của cộng đồng, nghĩa là tiêm cho số lượng lớn một nhóm người nào đó... nhằm mục đích phòng bệnh.
Do vậy việc kiểm định vaccine, từ nguồn nguyên liệu, quy trình sản xuất, phụ gia để bảo quản, thành phần hoạt chất các kháng nguyên... đều vô cùng nghiêm ngặt.
Tỷ lệ gây các phản ứng nghiêm trọng của các loại vaccine nói chung đều rất thấp, thường được tính bằng một đến vài trường hợp/100.000 người hoặc một vài trường hợp/1.000.000 người. Các vaccine ngừa COVID-19 được FDA và EMA phê duyệt đến thời điểm này, trong đó có Pfizer đều như vậy.
Do vậy dù có cơ địa dị ứng với nhiều chất, thì nguy cơ dị ứng với vaccine cũng không cao.
4. Xử trí phản ứng phản vệ sau tiêm thế nào?
Để phát hiện sớm, xử trí đúng phản vệ sau tiêm ngừa, đặc biệt ở người có cơ địa dị ứng, trẻ em, người có bệnh nền, già yếu... thì cần:
- Ở lại điểm tiêm chủng đến mức lâu nhất có thể.
- Trong 72 giờ sau tiêm ngừa, lúc nào cũng phải có ít nhất một người thân ở bên cạnh để theo dõi giám sát.
Chỉ cần phát hiện dấu hiệu phản vệ, phải ngay lập tức dùng thuốc theo hướng dẫn sẵn có, và đưa bệnh nhân đến trung tâm y tế gần nhất trong tối đa 10 đến 15 phút.
5. Tiêm vaccine, khi nào đạt được miễn dịch cộng đồng?
Một mục tiêu rất quan trọng trong phòng bệnh là miễn dịch cộng đồng. Cộng đồng ở đây không nhất thiết phải là toàn xã hội. Để đảm bảo an toàn cho cộng đồng người ta yêu cầu cần phủ vaccine được khoảng 70% đến 80%, tùy vào mỗi bệnh.
Với những người bị dị ứng nặng, người đang mắc bệnh nằm liệt giường, những người quá già yếu, ung thư giai đoạn cuối, suy giảm miễn dịch... là những người không thể tiêm chủng hoặc có tiêm cũng không có giá trị do hệ miễn dịch quá yếu không thể tạo thành kháng thể.
Những người này sẽ không được bảo vệ bởi vaccine, nhưng họ sẽ được bảo vệ một cách gián tiếp khi cộng đồng xung quanh họ tiêm ngừa đầy đủ.
Như vậy đối với trẻ em đến trường cũng cần đảm bảo phải có đa số học sinh, thầy cô giáo và người thân cũng như hàng xóm đã được tiêm chủng, thì những học sinh, vì lý do nào đó không thể tiêm chủng, mới có thể được bảo vệ và được đến trường như những ngày bình thường không có dịch.
Nguồn: SKĐS
Tin liên quan
- Quy định mới của Bộ Y tế về tiêu chuẩn bổ nhiệm giám định viên pháp y, pháp y tâm thần
- Đã có vaccine não mô cầu thế hệ mới bảo vệ người cao tuổi và trẻ nhỏ
- Nữ bệnh nhân nguy kịch khi dùng thực phẩm chức năng không rõ nguồn gốc
- Hướng dẫn thu hồi, xử lý thuốc vi phạm
- Lý do Bộ Y tế thu hồi Giấy tiếp nhận bản công bố nhiều thực phẩm bảo vệ sức khoẻ
- Ba ngày sau khi ăn tiết canh, người đàn ông tím toàn thân do liên cầu lợn
- Thêm 5 người được hồi sinh nhờ tạng hiến