Truyền máu trong tử cung cứu sống thai nhi
13/06/2024 | 16:46 PM
Có tiền sử 3 lần thai lưu ở tuần 28 do bất đồng nhóm máu mẹ, nên cơ hội có thai lần thứ 4 với chị H. đầy nỗi sợ hãi. Để giúp sản phụ đón con thành công, các bác sĩ nỗ lực truyền máu trong tử cung để em bé tiếp tục phát triển khỏe mạnh tới tuần thai an toàn chào đời.
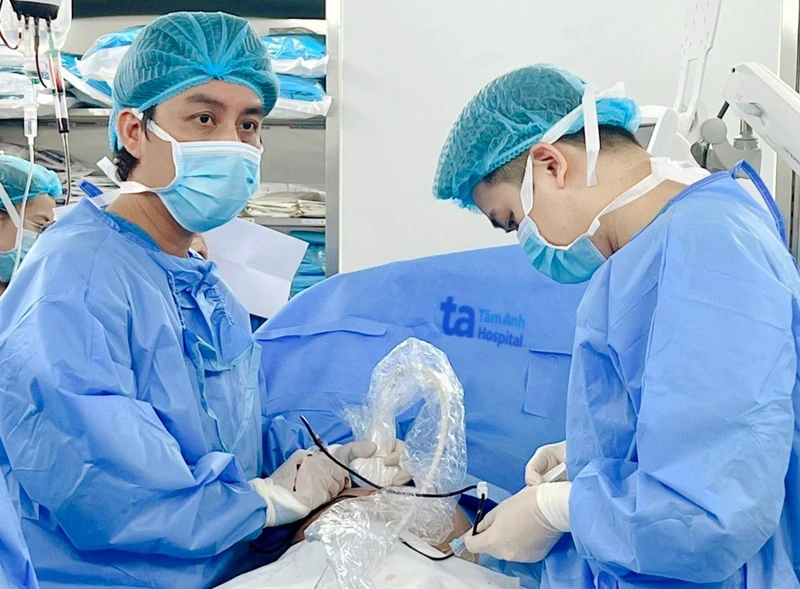
Bác sĩ thực hiện kỹ thuật truyền máu trong tử cung cho sản phụ.
Ở lần mang thai thứ 4, chị H. thận trọng đi khám xét và luôn mong có một phép màu để chị không phải chịu nỗi đau đớn sau 3 lần mất con mà không rõ nguyên nhân vì sao.
Ở tuần thai thứ 24, qua siêu âm Doppler màu, các bác sĩ nhận thấy dấu hiệu tăng tốc độ dòng chảy trong động mạch não, chẩn đoán thai nhi thiếu máu.
Thạc sĩ, bác sĩ Nguyễn Ngọc Tú, Trung tâm Sản Phụ khoa, Bệnh viện đa khoa Tâm Anh Hà Nội, cho biết, xét nghiệm máu mẹ cho kết quả nhóm máu hiếm Rh(-), thai nhi nguy cơ chết lưu do bất đồng nhóm máu mẹ.
"Người mẹ có nhóm máu Rh(-), thai nhi nhóm máu Rh(+), sau khi mang thai lần thứ nhất, máu mẹ sẽ tạo ra kháng thể chống lại nhóm máu thai nhi do bất đồng nhóm máu Rh. Kháng thể máu mẹ truyền qua nhau thai và tấn công hồng cầu thai nhi, gây tan máu và lưu thai, sảy thai sớm", bác sĩ Tú cho hay.
Sản phụ được chỉ định truyền máu trong tử cung qua dây rốn nhằm bổ sung máu kịp thời cho thai nhi. Người mẹ được truyền kháng sinh, gây tê cục bộ; gây mê thai nhi trước khi can thiệp. Bác sĩ dùng máy siêu âm Doppler xác định chính xác vị trí của thai nhi để gây mê trực tiếp rồi cẩn thận đưa kim qua tử cung mẹ đến dây rốn để truyền máu.
Kỹ thuật này đòi hỏi đội ngũ gây mê hồi sức chuyên nghiệp; thao tác của bác sĩ cần chính xác tuyệt đối, tránh nguy cơ sốc phản vệ, nhiễm trùng. Dây rốn của thai nhi siêu nhỏ, nếu đâm kim nhiều lần gây co mạch dây rốn, nguy cơ suy thai, sinh non hoặc phải mổ bắt thai sớm.
Tuần 28, kháng thể của mẹ tiếp tục phá huỷ hồng cầu của thai nhi, bác sĩ thực hiện truyền máu cho bào thai thêm lần nữa. Sau 3 lần truyền máu, thai nhi ổn định. Thai 35 tuần, bác sĩ chỉ định mổ bắt thai sớm bảo đảm an toàn cho cả mẹ và con.
Bé gái ra đời nặng 2,4kg, bệnh tan máu khiến da vàng nhợt; hồi sức một lúc mới khóc. Bác sĩ tiếp tục chỉ định truyền máu thêm hai lần cho bé và tiêm chất trung hòa kháng thể của mẹ. Sau 4 tuần theo dõi, sức khỏe bé ổn định.
Bác sĩ Tú khuyến cáo, phụ nữ lần đầu mang thai nên thực hiện xét nghiệm Rh. Loại trừ nhóm máu Rh(-) khá đơn giản, không cần chuẩn bị trước. Nếu thai phụ có nhóm máu Rh(+) không cần điều trị. Sản phụ nhóm máu Rh(-), thai nhi Rh(+) khả năng cơ thể thai phụ tạo kháng thể gây hại cho lần mang thai tiếp theo.
Thai phụ mang Rh(-) nên thực hiện một số xét nghiệm máu khác sàng lọc kháng thể phát hiện kháng thể chống lại máu Rh(+) trong ba tháng đầu của thai kỳ, tuần thứ 28 của thai kỳ và khi sinh.
Nếu thai phụ chưa sản xuất kháng thể Rh, có thể cần tiêm globulin miễn dịch Rh. Globulin miễn dịch ngăn cơ thể sản phụ sản xuất kháng thể Rh trong thai kỳ. Nếu em bé sinh ra mang nhóm máu Rh(-) thì không cần điều trị bổ sung, còn em bé sinh ra là Rh(+), sản phụ sẽ cần tiêm mũi bổ sung sau khi sinh.
Bác sĩ Ngọc Tú khuyến cáo, cần lưu ý chặt chẽ chẩn đoán trước sinh nhằm phát hiện dị tật bẩm sinh, bệnh lý về gen hoặc thai nhi hội chứng Down, bất thường nhiễm sắc thể, bệnh Thalassemia… Thai phụ cần đúng hẹn các lịch siêu âm, xét nghiệm.
Chẩn đoán sớm dị tật giúp điều trị sớm bất thường bằng thuốc hoặc can thiệp y học bào thai. Việc chẩn đoán sớm dị tật thai nhi có thể sửa chữa sứt môi, chẻ vòm, tay chân khoèo… giúp cha mẹ chuẩn bị tốt tâm lý hơn.
Các biện pháp chẩn đoán trước sinh gồm: chẩn đoán di truyền tiền làm tổ, siêu âm, sinh thiết gai rau, chọc hút nước ối; chọc hút máu cuống rốn; xét nghiệm máu mẹ (triple test, quadro test); xét nghiệm DNA trong máu mẹ qua NIPT./.
Nguồn: Nhandan.vn
Related news
- Gia tăng ca mắc sởi, hầu hết chưa tiêm vaccine, TPHCM lập tổ chuyên gia điều trị
- Nhiều trẻ nhập viện do rối loạn tâm thần vì nghiện game trong dịp hè
- Bộ Y tế: Đã giải quyết tình trạng thiếu vaccine sởi cho Chương trình tiêm chủng mở rộng
- Hỗ trợ bệnh viện tuyến huyện vùng cao cứu thành công ca bệnh ngừng tuần hoàn
- Lọc máu tại huyện giảm gánh nặng cho người bệnh chạy thận nhân tạo
- Đoàn công tác Bộ Y tế khám bệnh miễn phí, tặng quà cho người dân Quảng Nam
- Bệnh võng mạc đái tháo đường ngày càng phổ biến trong độ tuổi lao động